O diabetes em crianças deixou de ser uma condição rara, reservada a adultos e idosos. É uma crise de saúde crescente que afeta milhões de famílias em todo o mundo e, em muitos casos, começa em silêncio, sem sintomas evidentes, em crianças tão novas quanto bebês de colo. O que torna esse cenário especialmente alarmante é que muitos dos hábitos alimentares e padrões de estilo de vida que aumentam o risco de diabetes são estabelecidos nos primeiros anos de vida da criança, muito antes de qualquer diagnóstico.
A maioria dos pais associa o diabetes ao açúcar refinado branco. Mas a realidade do diabetes em crianças é muito mais complexa e muito mais perigosa do que um único ingrediente sugere. A indústria de alimentos processados introduziu dezenas de açúcares ocultos sob nomes desconhecidos em produtos do cotidiano familiar, desde cereais infantis e iogurtes saborizados até sucos de frutas aparentemente saudáveis e pães integrais. Muitos desses açúcares são metabolicamente mais prejudiciais do que o açúcar de mesa comum, e as crianças os consomem diariamente sem que os pais percebam.
Este guia foi elaborado com base na experiência profissional. O objetivo é oferecer informações confiáveis que capacitem os pais brasileiros a identificar os sinais de alerta do diabetes em crianças e a agir com segurança.
Este guia cobre tudo o que os pais precisam saber sobre diabetes em crianças em 2026: a diferença crítica entre o Tipo 1 e o Tipo 2, os sinais de alerta mais frequentemente ignorados, os açúcares ocultos presentes nos rótulos de alimentos e as estratégias de prevenção baseadas em evidências que podem proteger a saúde metabólica do seu filho desde os primeiros meses de vida.
Antes de continuar: para orientações sobre como estabelecer hábitos alimentares saudáveis desde cedo, confira nosso guia completo sobre preparo de refeições nutritivas para famílias, que cobre os fundamentos da saúde nutricional desde as primeiras refeições.

SUMÁRIO
- Diabetes Tipo 1 vs. Tipo 2 em Crianças: O Que Todo Pai Precisa Entender
- Os 9 Sinais Críticos de Diabetes em Crianças que os Pais Mais Ignoram
- A Crise dos Açúcares Escondidos: O Que Realmente Está na Comida do Seu Filho
- Como a Resistência à Insulina em Crianças Começa Muito Antes do Diagnóstico
- Os Perigos a Longo Prazo do Diabetes Não Controlado em Crianças
- Prevenção do Diabetes Infantil: O Que a Ciência Realmente Diz aos Pais
- Como Ler um Rótulo Alimentar e Identificar Açúcares Escondidos em 30 Segundos
- Construindo uma Alimentação Protetora Contra o Diabetes para Sua Família
- Quando Consultar um Médico e Quais Exames Solicitar
- Perguntas Frequentes
1. Diabetes Tipo 1 vs. Tipo 2 em Crianças: O Que Todo Pai Precisa Entender
Um dos equívocos mais perigosos sobre o diabetes em crianças é acreditar que se trata de uma única condição com uma única causa. Existem duas formas fundamentalmente diferentes de diabetes que afetam crianças, e elas diferem em suas causas, na progressão, no tratamento e, crucialmente, na possibilidade de prevenção. Confundir uma com a outra pode atrasar o diagnóstico, gerar culpa desnecessária nos pais ou fazer com que sinais precoces sejam ignorados por anos.
Diabetes Tipo 1 em Crianças: A Forma Autoimune que Não Pode Ser Prevenida
O Diabetes Tipo 1 é uma condição autoimune na qual o sistema imunológico do organismo ataca e destrói equivocadamente as células beta produtoras de insulina no pâncreas. Crianças com Diabetes Tipo 1 produzem pouca ou nenhuma insulina e precisam de administração diária de insulina para sobreviver. Ele não é causado por dieta, consumo de açúcar ou escolhas de estilo de vida. Pode se desenvolver em qualquer criança, em qualquer idade, desde a infância até a adolescência, e seu início é frequentemente súbito e dramático.
A Sociedade Brasileira de Diabetes confirma que o Diabetes Tipo 1 é uma doença autoimune em que o próprio organismo destrói as células do pâncreas responsáveis pela produção de insulina, e que não há forma conhecida de prevenção para esse tipo. Esta é uma distinção fundamental, pois os pais de crianças recém-diagnosticadas com Diabetes Tipo 1 frequentemente experimentam culpa desnecessária, questionando se algo que fizeram ou alimentaram causou a condição. O consenso científico atual é claro: o Diabetes Tipo 1 é um evento autoimune, não uma consequência de estilo de vida.
O que os pais podem controlar é a velocidade com que o Diabetes Tipo 1 é identificado quando os sintomas aparecem. Isso determina o quão eficazmente suas complicações podem ser prevenidas. O diagnóstico tardio do diabetes em crianças é uma das principais causas de complicações graves, incluindo a cetoacidose diabética, uma emergência potencialmente fatal que pode se desenvolver em poucos dias após o início dos sintomas.
Diabetes Tipo 2 em Crianças: A Forma que Está Crescendo e que os Pais Podem Influenciar Diretamente
O Diabetes Tipo 2 conta uma história muito diferente. Segundo o Ministério da Saúde do Brasil, o Diabetes Tipo 2 está aumentando em crianças e adolescentes no país, e a resistência à insulina, quando o organismo não consegue usar a insulina de forma eficiente, é um fator de risco central para esse quadro em todas as faixas etárias.
Ao contrário do Tipo 1, o Diabetes Tipo 2 em crianças se desenvolve gradualmente por meio de um processo progressivo de resistência à insulina, uma condição na qual as células do organismo param de responder efetivamente aos sinais da insulina. O pâncreas compensa produzindo cada vez mais insulina até não conseguir mais atender à demanda, momento em que os níveis de açúcar no sangue começam a subir. Esse processo pode levar anos, o que significa que existe uma janela significativa de prevenção para as famílias que compreendem os fatores de risco e agem cedo.
A ascensão do Diabetes Tipo 2 em crianças está diretamente ligada ao aumento do consumo de alimentos ultraprocessados, ao sedentarismo e ao crescimento da obesidade infantil nas últimas três décadas. Para a maioria das crianças, isso não é uma inevitabilidade genética. É uma consequência alimentar e de estilo de vida que começa a se formar nos primeiros anos de vida, sobre a qual os pais têm muito mais poder de ação do que imaginam.
Compreender o que separa o Tipo 1 do Tipo 2 é o ponto de partida. Mas o que vem a seguir é ainda mais urgente: os nove sinais que o organismo do seu filho pode estar enviando agora, que a maioria dos pais não reconhece a tempo.
2. Os 9 Sinais Críticos de Diabetes em Crianças que os Pais Mais Ignoram
Os sinais de diabetes em crianças costumam ser sutis nas fases iniciais e fáceis de atribuir a outras causas. Muitos pais só descobrem o diagnóstico do filho após um exame de sangue de rotina ou depois que os sintomas estão presentes há semanas ou meses sem reconhecimento. Conhecer esses sinais pode ser a diferença entre o manejo precoce e uma emergência evitável.
Créditos da imagem: “Foto: Pexels”
Reconhecendo os Sinais de Diabetes em Crianças Antes que Evoluam para uma Crise
1. Sede excessiva que parece impossível de saciar. Uma criança com glicemia elevada não controlada experimenta sede osmótica enquanto os rins tentam eliminar o excesso de glicose pela urina. Uma criança que bebe quantidades incomuns de água e ainda se queixa de sede merece uma avaliação da glicemia sem demora.
2. Urinar com frequência, incluindo episódios noturnos em criança já treinada. Quando a glicemia está elevada, os rins não conseguem reabsorver toda a glicose, que se derrama na urina, arrastando grandes quantidades de água. Enurese noturna em uma criança que já era seca à noite é um dos sinais de diabetes em crianças mais frequentemente ignorados pelos pais.
3. Perda de peso inexplicável apesar de apetite normal ou aumentado. No Diabetes Tipo 1, o organismo começa a decompor gordura e músculo para obter energia porque não consegue acessar glicose sem insulina. Uma criança que come normalmente ou até mais do que o usual, mas está perdendo peso, deve ser avaliada imediatamente.
4. Fadiga e letargia que não melhora com descanso. Quando as células não conseguem acessar glicose para obter energia, as crianças se sentem cronicamente exaustas. Essa fadiga é frequentemente descartada como estirões de crescimento ou sono insuficiente, tornando-a um dos sinais de diabetes em crianças com reconhecimento mais tardio.
5. Visão embaçada. A glicemia elevada causa alterações nos líquidos das lentes dos olhos, afetando sua capacidade de foco. Uma criança que se queixa de visão turva sem histórico de problemas oculares pode estar experimentando alterações diabéticas precoces.
6. Cortes, arranhões ou infecções que demoram a cicatrizar. A glicemia elevada prejudica a função imunológica e a circulação, reduzindo a capacidade do organismo de reparar danos teciduais. Feridas que demoram mais do que o esperado, ou infecções recorrentes, podem indicar desregulação da insulina.
7. Hálito com odor frutado. Este sintoma específico indica cetoacidose diabética (CAD), uma emergência médica na qual o organismo começa a queimar gordura como combustível na ausência de insulina, produzindo cetonas como subproduto. Se o hálito do seu filho cheirar a frutas ou a acetona, procure atendimento de emergência imediatamente.
8. Manchas de pele escurecidas e aveludadas nas dobras corporais. Uma condição chamada acantose nigricante, caracterizada por pele escura e espessada na nuca, axilas ou virilha, é um sinal visível de resistência à insulina em crianças. Não é sinal de falta de higiene. É um sinal metabólico que requer avaliação médica imediata.
9. Irritabilidade, mudanças de humor e dificuldade de concentração. As flutuações de glicemia afetam diretamente a função cerebral e a regulação emocional. Crianças com diabetes em crianças não diagnosticado frequentemente apresentam mudanças comportamentais, dificuldade de foco na escola e volatilidade emocional atribuída a outras causas antes de a conexão metabólica ser identificada.
Reconhecer esses sinais precocemente é apenas o primeiro passo. A próxima seção revela algo ainda mais alarmante: os açúcares que estão alimentando essa epidemia silenciosa sem que você perceba na gôndola do supermercado.
3. A Crise dos Açúcares Escondidos nos Alimentos Infantis: O Que Você Precisa Saber
A maioria dos pais sai do supermercado convicta de que está comprando alimentos saudáveis para os filhos. A realidade dos rótulos de alimentos revela o contrário em praticamente toda seção da loja. O aspecto mais perigoso do ambiente alimentar moderno para as crianças não está no corredor de guloseimas. Está no corredor de cereais matinais, na seção de iogurtes saborizados, na geladeira de sucos de frutas e na prateleira de condimentos.
Os Nomes que os Rótulos Usam para Ocultar o Açúcar
A Sociedade Brasileira de Pediatria alerta que os açúcares adicionados aparecem sob diversas denominações nos rótulos de alimentos, como xarope de milho com alto teor de frutose, dextrose, frutose e suco de fruta concentrado, e que o açúcar adicionado não está presente apenas em bolos e biscoitos, podendo surgir em uma grande variedade de alimentos oferecidos às crianças.
Os seguintes são os açúcares escondidos nos alimentos infantis mais comuns que os pais precisam aprender a identificar:
Xarope de milho com alto teor de frutose (HFCS): o mais pesquisado e preocupante de todos os açúcares ocultos. O HFCS está associado ao aumento dos triglicerídeos, ao risco cardiovascular e à resistência à insulina em crianças. Está presente em refrigerantes, bebidas saborizadas, ketchup, molhos para salada, pão, cereais matinais, iogurtes saborizados e centenas de outros alimentos processados comercializados para crianças.
Frutose em excesso: quando consumida além do que as frutas inteiras fornecem naturalmente, a frutose isolada contorna os sinais normais de saciedade, ou seja, o cérebro não registra a sensação de estar cheio. Isso leva ao consumo excessivo, ao acúmulo de gordura no fígado e à resistência à insulina progressiva sem que a criança perceba que comeu demais.
Açúcar invertido e sólidos de xarope de milho: são formas refinadas de açúcar que a indústria alimentícia usa especificamente porque são absorvidas mais rapidamente do que a sacarose, prolongando a vida útil e intensificando a doçura dos produtos processados. Ambos causam picos rápidos de glicemia seguidos de surtos compensatórios de insulina.
Néctar de agave: amplamente comercializado como alternativa natural e mais saudável ao açúcar, o agave é na verdade composto de 70% a 90% de frutose, tornando-o metabolicamente um dos adoçantes mais prejudiciais disponíveis. Pais que escolhem agave em vez de açúcar comum, acreditando estar fazendo uma escolha melhor para os filhos, estão em muitos casos fazendo uma escolha mais prejudicial.
Dextrose, maltose, sacarose e suco de fruta concentrado: todos esses são açúcares que elevam a glicemia e contribuem para a resistência à insulina em crianças quando consumidos regularmente. Sua presença em um rótulo, especialmente no topo da lista de ingredientes, indica que o produto é uma fonte significativa de açúcar adicionado, independentemente do que o marketing afirma sobre ser natural, orgânico ou feito com frutas de verdade.
Os Produtos com Maior Probabilidade de Conter Açúcares Escondidos nos Alimentos Infantis
Os pais frequentemente ficam chocados ao descobrir açúcares ocultos nas seguintes categorias:
Iogurtes saborizados comercializados para crianças podem conter de 12 a 28 gramas de açúcar adicionado por porção, superando o limite diário recomendado para uma criança com menos de 10 anos em um único lanche. O suco de frutas, mesmo o 100% natural, entrega frutose concentrada sem a fibra da fruta inteira que retarda a absorção. Um único copo de 240 ml de suco de laranja contém o açúcar de quatro a cinco laranjas inteiras sem nenhuma de suas fibras.
Mas o açúcar não é o único responsável por esse processo. A próxima seção explica como a resistência à insulina em crianças já pode estar se desenvolvendo no organismo do seu filho muito antes de qualquer diagnóstico aparecer.
4. Como a Resistência à Insulina em Crianças Começa Muito Antes de Qualquer Diagnóstico Ser Feito
A resistência à insulina em crianças não é um evento repentino. É um processo gradual que se desenvolve ao longo de meses e anos de estresse metabólico, e tipicamente começa muito antes do que os pais esperam. Entender essa linha do tempo é essencial para os pais que desejam intervir antes que o processo avance para pré-diabetes ou Diabetes Tipo 2 completo.

Créditos da imagem: “Foto: Pexels”
A Progressão Passo a Passo do Metabolismo Normal ao Diabetes Tipo 2 em Crianças
A progressão começa com picos repetidos de glicemia. Toda vez que uma criança consome um alimento ou bebida com alto teor de açúcar, a glicose no sangue sobe rapidamente, estimulando o pâncreas a liberar um pico de insulina para normalizá-la. Em um estado metabólico saudável, esse processo é eficiente e a glicemia volta ao normal rapidamente.
Quando esses picos ocorrem repetidamente ao longo do dia, como acontece em crianças com dietas ricas em alimentos ultraprocessados, bebidas adoçadas e carboidratos refinados, as células do organismo começam a desenvolver resistência à insulina em crianças. As células, sobrecarregadas pela presença constante de insulina elevada, essencialmente reduzem seus receptores. Essa é a resistência à insulina em crianças em seu estágio mais inicial, e ela não produz sintomas evidentes.
O pâncreas responde a essa resistência produzindo ainda mais insulina para alcançar o mesmo efeito. Com o tempo, essa resposta sobrecarregada se torna menos eficiente, e os níveis de glicemia começam a permanecer elevados por mais tempo após as refeições. Esse estágio, chamado de pré-diabetes, é encontrado em uma proporção crescente de crianças com sobrepeso no Brasil, e é o sinal mais claro de que o diabetes em crianças do Tipo 2 pode estar se formando silenciosamente.
Por fim, se o estresse metabólico continuar sem intervenção, as células beta pancreáticas se esgotam após anos de superprodução e começam a falhar. Nesse ponto, a glicemia não pode mais ser controlada adequadamente, e um diagnóstico formal de Diabetes Tipo 2 segue. Toda essa progressão, desde o metabolismo saudável até o diagnóstico, pode levar de cinco a quinze anos, razão pela qual os hábitos alimentares estabelecidos nos primeiros anos de vida carregam consequências tão profundas a longo prazo.
Para ajudar a desenvolver o gasto energético diário da criança e combater o sedentarismo, um fator direto na resistência à insulina em crianças, confira as atividades para toddlers que estimulam o desenvolvimento e que podem ser incorporadas facilmente à rotina familiar.
5. Os Perigos a Longo Prazo do Diabetes Não Controlado em Crianças que os Pais Não Podem Subestimar
A urgência de entender e prevenir o diabetes em crianças não se resume a controlar números de glicemia. É sobre proteger sistemas de órgãos que, uma vez danificados, não podem ser totalmente reparados. As complicações do diabetes não controlado estão entre as condições mais graves da medicina e são inteiramente preveníveis com intervenção precoce.
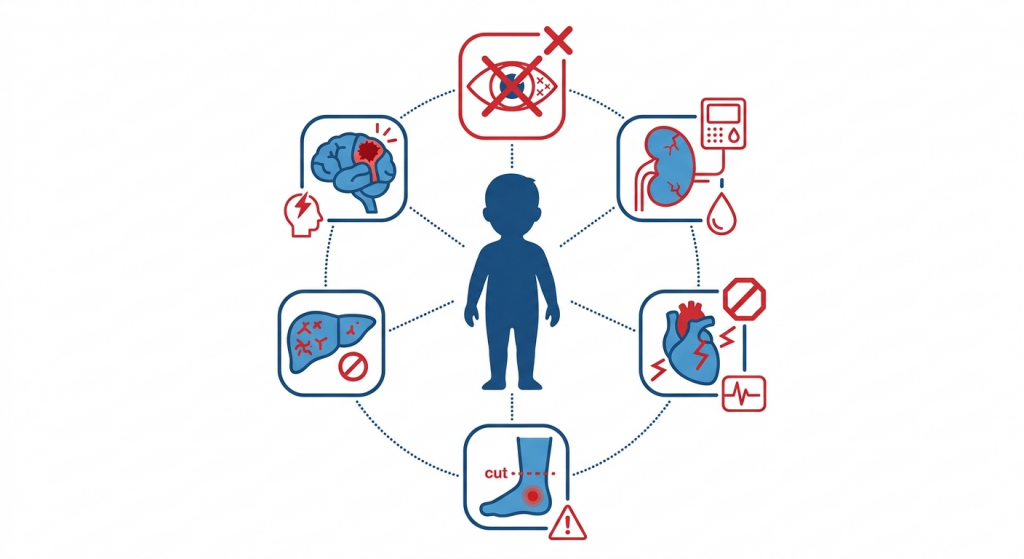
Como o Diabetes Danifica o Organismo ao Longo do Tempo Quando Não É Tratado
Perda de visão e cegueira. A retinopatia diabética, dano aos vasos sanguíneos da retina, é a principal causa de cegueira em adultos em idade ativa. Em crianças com diabetes em crianças com controle inadequado, o dano retiniano pode começar na adolescência, com risco de cegueira já na idade adulta jovem. O dano é irreversível quando ultrapassa certos estágios, o que torna o controle glicêmico desde o diagnóstico essencial para preservar a visão para toda a vida.
Doença renal e insuficiência renal. A nefropatia diabética, dano progressivo às estruturas filtrantes dos rins, é uma das principais causas de insuficiência renal no Brasil. Crianças que desenvolvem diabetes na infância e o controlam mal por décadas enfrentam risco significativamente elevado de necessitar de diálise ou transplante renal na vida adulta.
Doenças cardiovasculares. A glicemia cronicamente elevada danifica as paredes dos vasos sanguíneos em todo o organismo, acelerando a aterosclerose, o acúmulo de placas que estreita as artérias. Crianças com diabetes em crianças carregam risco elevado ao longo da vida de infarto e AVC, com eventos cardiovasculares frequentemente ocorrendo décadas antes do que na população geral.
Neuropatia e amputação de membros. A neuropatia diabética, dano nervoso causado pela exposição prolongada à glicemia elevada, tipicamente começa nos pés e pernas. Produz queimação, formigamento ou dormência e eventualmente elimina totalmente a sensação. A ausência de sensação significa que lesões passam despercebidas e infecções progridem ao ponto em que a amputação se torna necessária.
Doença hepática. A doença hepática gordurosa não alcoólica (DHGNA) está diretamente ligada à resistência à insulina em crianças e ao consumo excessivo de frutose. Em crianças com dietas ricas em açúcar e progressão da resistência à insulina, a doença hepática gordurosa pode se desenvolver anos antes de qualquer diagnóstico de diabetes e progredir para cirrose na vida adulta se não for tratada.
Efeitos cognitivos e neurológicos. Pesquisas emergentes ligam a glicemia cronicamente elevada e a resistência à insulina em crianças à memória prejudicada, capacidade de aprendizado reduzida e risco aumentado de condições neurodegenerativas, incluindo o Alzheimer, que alguns pesquisadores chamam de Diabetes Tipo 3 devido aos seus fortes vínculos metabólicos.
6. Prevenção do Diabetes Infantil: O Que a Ciência Diz aos Pais
Muitos pais acreditam que prevenir o diabetes no filho exige mudanças radicais, planos alimentares complexos ou alimentos especiais caros. A pesquisa sobre o diabetes em crianças mostra um cenário muito mais acessível. Para o Diabetes Tipo 2 em particular, as evidências são sólidas e consistentes: intervenções de estilo de vida em crianças produzem reduções mensuráveis no risco de diabetes e funcionam de forma mais rápida e duradoura do que qualquer medicamento.

As Estratégias de Prevenção do Diabetes Infantil que a Pesquisa Apoia
A Sociedade Brasileira de Diabetes recomenda que as famílias ajudem as crianças a adotar ações preventivas enquanto ainda são jovens, observando que começar cedo pode ajudar as crianças a desenvolver hábitos saudáveis para toda a vida, e que mudanças saudáveis se tornam hábitos mais facilmente quando todos as praticam juntos.
Elimine completamente as bebidas adoçadas. Essa mudança isolada tem mais impacto sobre a resistência à insulina em crianças do que quase qualquer outra intervenção alimentar. Refrigerantes, isotônicos, leites saborizados, suco de frutas e chás adoçados entregam açúcar concentrado diretamente na corrente sanguínea sem fibras ou nutrientes para retardar a absorção. Substituí-los por água e leite puro remove um dos principais fatores da resistência à insulina em crianças a custo essencialmente zero.
Priorize alimentos integrais em detrimento dos processados. Cada fruta inteira contém frutose, mas também contém fibras, água e nutrientes que retardam sua absorção e moderam a resposta de insulina. A mesma quantidade de frutose em um suco processado é absorvida três a cinco vezes mais rápido, produzindo uma resposta metabólica muito mais prejudicial. Ensinar a criança a comer a maçã em vez de tomar o suco é uma mudança simples com consequências metabólicas significativas.
Estabeleça atividade física diária como hábito familiar inegociável. A atividade física melhora diretamente a sensibilidade à insulina no nível celular. Crianças que praticam pelo menos 60 minutos de atividade física moderada por dia apresentam sensibilidade à insulina visivelmente melhor do que colegas sedentários, independentemente do peso corporal. Brincadeiras ativas, caminhadas em família, dança e atividades ao ar livre contam.
Limite os alimentos ultraprocessados como categoria. Alimentos ultraprocessados, aqueles que contêm cinco ou mais ingredientes incluindo aditivos químicos, realçadores de sabor e múltiplos açúcares adicionados, são o principal veículo de entrega dos açúcares ocultos discutidos anteriormente.
Comece antes dos dois anos. Pesquisas indicam que crianças não devem ser introduzidas ao açúcar adicionado, especialmente antes dos dois anos de idade. Quando elas nunca têm contato com ele, não desenvolvem a preferência pelo sabor doce que impulsiona o consumo excessivo durante toda a infância.
Para complementar a estratégia de prevenção do diabetes infantil, é fundamental também atentar ao estado emocional das crianças. O estresse crônico elevado tem impacto direto na resistência à insulina, e técnicas simples como os exercícios de respiração para pais ensinados no ambiente familiar podem ajudar a reduzir os níveis de cortisol tanto em adultos quanto em crianças.
7. Como Ler um Rótulo Alimentar e Identificar Açúcares Escondidos nos Alimentos Infantis em Menos de 30 Segundos
A maioria dos pais sai do supermercado convicta de que está comprando alimentos saudáveis. A realidade dos rótulos alimentares revela o contrário em praticamente toda seção da loja. Ler rótulos com eficácia é uma das habilidades mais práticas que os pais podem desenvolver para proteger a saúde metabólica do filho um dos recursos mais subestimados na prevenção do diabetes em crianças. A indústria alimentícia usa mais de 60 nomes diferentes para o açúcar adicionado nos rótulos de ingredientes, mas, uma vez que os pais entendem os padrões, identificá-los se torna significativamente mais fácil.

Como Identificar Açúcares Escondidos nos Alimentos em 30 Segundos
Passo 1: verifique o tamanho da porção primeiro. Os fabricantes frequentemente definem porções menores do que uma criança realmente comeria em uma única ocasião, o que faz o teor de açúcar parecer menor do que realmente é. Sempre calcule o teor de açúcar para a porção real que seu filho vai consumir.
Passo 2: olhe para os Açúcares Adicionados no painel de informações nutricionais. Desde 2022, a ANVISA exige que os fabricantes listem os açúcares adicionados separadamente dos açúcares totais. Essa única linha indica quanto açúcar foi adicionado ao produto além do que ocorre naturalmente nos ingredientes. Para crianças menores de 2 anos, o objetivo é zero gramas de açúcar adicionado. Para crianças entre 2 e 18 anos, a Sociedade Brasileira de Pediatria recomenda não mais de 25 gramas de açúcar adicionado por dia no total de todos os alimentos e bebidas.
Passo 3: verifique a lista de ingredientes em busca de sinônimos de açúcar. Qualquer ingrediente terminado em “-ose” é um açúcar: glicose, frutose, sacarose, maltose, dextrose, galactose. Xaropes de qualquer tipo são açúcares: xarope de milho, xarope de arroz, xarope de malte, xarope de agave, xarope de bordo. Sucos concentrados, melado, mel e “adoçantes naturais” são todos açúcares adicionados, independentemente de seu status de saudável percebido.
Passo 4: verifique o quão alto na lista de ingredientes o açúcar aparece. Os ingredientes são listados em ordem decrescente por peso. Se qualquer forma de açúcar aparecer entre os três primeiros ingredientes, o produto é predominantemente açúcar por composição, independentemente do que o marketing na embalagem afirma sobre ser natural, orgânico ou feito com frutas de verdade.
Para orientações adicionais sobre como construir uma dieta nutritiva para sua criança, confira nosso recurso completo sobre preparo de refeições saudáveis para famílias ocupadas, com um plano prático de 6 dias já testado.
8. Construindo uma Alimentação Protetora Contra o Diabetes para Sua Família a Partir de Hoje
Muitos pais sabem que precisam mudar a alimentação do filho, mas não sabem por onde começar sem criar conflito, restrição ou rebeldia alimentar. A boa notícia é que a prevenção do diabetes infantil não exige perfeição, conhecimento nutricional especializado ou alimentos especiais caros. Exige a aplicação consistente de um pequeno número de princípios baseados em evidências que, mantidos ao longo de meses e anos, reformulam fundamentalmente a trajetória metabólica da criança.
Esses hábitos, construídos de forma consistente, são a proteção mais duradoura contra o diabetes em crianças que qualquer família pode oferecer.

Os Hábitos Diários que Constroem Sensibilidade à Insulina para Toda a Vida em Crianças
Torne a água a bebida padrão desde a infância. Crianças criadas tendo a água como bebida principal não desenvolvem a expectativa por doçura que impulsiona o consumo excessivo de bebidas açucaradas mais tarde na infância. Esse único hábito, estabelecido antes dos 12 meses, tem implicações metabólicas para toda a vida.
Sirva vegetais em todas as refeições, inclusive no café da manhã. Os vegetais fornecem fibras que retardam a absorção de glicose, micronutrientes que apoiam a função da insulina e volume que promove saciedade sem excesso calórico. Crianças que crescem comendo vegetais em todas as refeições desenvolvem preferências gustativas que apoiam a função metabólica saudável ao longo da vida.
Prefira fruta inteira a produtos derivados de frutas. As frutas inteiras fornecem açúcares naturais juntamente com fibras, água, vitaminas e antioxidantes. A fibra em uma maçã inteira retarda significativamente a absorção de frutose, comparada ao mesmo volume de suco de maçã processado. A maçã inteira promove saciedade; o suco não.
Cozinhe mais em casa, com mais frequência. As refeições preparadas em casa, mesmo com ingredientes simples, consistem invariavelmente de ingredientes de melhor qualidade e menos açúcares adicionados do que refeições processadas ou de fast food. Um pai ou mãe que cozinha três refeições por semana com ingredientes reais já oferece ao filho uma vantagem metabólica significativa em relação à criança que se alimenta principalmente de alimentos embalados.
Faça das refeições uma experiência positiva e social. Crianças que comem em família, com a televisão desligada e com conversa ao redor da mesa, tendem a comer mais devagar, mastigar melhor e apresentar melhor regulação da saciedade. As refeições em família também criam associações positivas com alimentos integrais que protegem contra hábitos alimentares desordenados mais tarde na vida.
9. Quando Consultar um Médico e Quais Exames Solicitar ao Pediatra
Reconhecer os sinais de diabetes em crianças é a primeira camada de proteção. Saber quando e como agir é a segunda, e igualmente crítica. Agir rapidamente diante de qualquer sinal suspeito de diabetes em crianças pode evitar complicações graves e irreversíveis. Ter clareza sobre esse protocolo pode salvar a saúde, e em alguns casos a vida, de uma criança com diabetes em crianças não diagnosticado. Muitos pais que identificam sintomas preocupantes hesitam em buscar avaliação médica por não saberem se a situação justifica uma consulta. A resposta é sempre sim quando há dúvida.
O Protocolo de Avaliação que Pediatras Usam para Diagnosticar Diabetes em Crianças
Quais exames solicitar. O diagnóstico de diabetes em crianças é feito por meio de exames de glicemia. Uma glicemia de jejum de 126 mg/dL ou superior, uma glicemia casual de 200 mg/dL ou superior com sintomas, ou uma hemoglobina glicada (HbA1c) de 6,5% ou acima tipicamente confirma o diagnóstico. O pediatra também pode solicitar um teste oral de tolerância à glicose (TOTG) para rastreio de pré-diabetes.
Quem deve ser rastreado e quando. A Sociedade Brasileira de Diabetes recomenda que crianças com fatores de risco para Diabetes Tipo 2 sejam rastreadas a partir dos 10 anos ou no início da puberdade, o que ocorrer primeiro. Os fatores que justificam rastreio incluem sobrepeso ou obesidade, histórico familiar de Diabetes Tipo 2 ou diabetes gestacional, acantose nigricante visível, síndrome do ovário policístico em adolescentes e condições associadas à resistência à insulina.
O que esperar da primeira consulta. O pediatra avaliará o peso, o índice de massa corporal, a pressão arterial e os sinais de acantose nigricante. O histórico alimentar e de atividade física será discutido. Dependendo dos achados, exames de sangue podem ser solicitados imediatamente ou no prazo de dias.
Nunca espere para ver. A cetoacidose diabética, um dos principais riscos do Diabetes Tipo 1 não diagnosticado, pode evoluir para uma situação grave em menos de 24 horas. Hálito frutado, vômitos repetidos, dor abdominal intensa e respiração acelerada em uma criança com os demais sinais de alerta descritos neste guia exigem avaliação de emergência imediata, não espera por uma consulta de rotina. No diabetes em crianças do Tipo 1, cada hora conta.
Para complementar o cuidado pediátrico e entender melhor os sinais que o organismo do seu filho pode estar enviando, conheça também nosso guia sobre cuidados essenciais para novos pais, que cobre os primeiros sinais de alerta que qualquer cuidador deve reconhecer.
Quanto mais cedo os pais reconhecem os sinais e fatores de risco do diabetes em crianças, maior é a janela de proteção disponível.
Leia mais: Diabetes em Crianças: 9 Sinais Críticos que Todo Pai Precisa Reconhecer Antes que Seja Tarde DemaisProcurando orientação abrangente sobre como cuidar do seu bebê? Nosso livro ‘Como Cuidar de Crianças: Do Nascimento aos 2 Anos’ combina experiência profissional de babá com pesquisa baseada em evidências sobre desenvolvimento infantil. Escrito por Kelly e Peter, este guia fornece conselhos claros e confiáveis enraizados no cuidado infantil do mundo real. Disponível em inglês, espanhol e português na Amazon.
Clique no link abaixo do seu idioma preferido para obter sua cópia!

1. Qual é a diferença entre Diabetes Tipo 1 e Tipo 2 em crianças?
O Diabetes Tipo 1 é uma condição autoimune em que o sistema imunológico destrói as células produtoras de insulina no pâncreas. Não pode ser prevenido e exige insulinoterapia para toda a vida. O Diabetes Tipo 2 ocorre quando o organismo se torna resistente à insulina e está fortemente associado a fatores de estilo de vida como alimentação inadequada, excesso de peso e sedentarismo.
2. Quais são os primeiros sinais de diabetes em crianças que os pais devem observar?
Os sinais mais frequentes incluem sede excessiva que não melhora, urina frequente ou enurese noturna em criança já treinada, perda de peso inexplicável, fadiga persistente, visão embaçada, feridas que demoram a cicatrizar e manchas escurecidas nas dobras da pele. No diabetes em crianças, esses sinais podem aparecer de forma isolada ou combinada. O hálito com odor frutado é um sinal de emergência que exige atendimento imediato.
3. O Diabetes Tipo 2 pode ser prevenido em crianças?
Sim, em muitos casos o Diabetes Tipo 2 pode ser prevenido ou significativamente retardado por meio de mudanças consistentes de estilo de vida. As estratégias mais eficazes incluem eliminar bebidas adoçadas, priorizar alimentos integrais, praticar pelo menos 60 minutos de atividade física por dia, garantir sono adequado e gerenciar o estresse crônico desde a infância. A prevenção do diabetes em crianças do Tipo 2 começa com pequenas mudanças diárias.
4. O que é acantose nigricante e o que ela indica em crianças?
A acantose nigricante é uma condição de pele caracterizada por manchas escuras, espessadas e aveludadas, geralmente na nuca, axilas ou virilha. Em crianças, é um indicador visível de resistência à insulina e um sinal de que a triagem para pré-diabetes ou Diabetes Tipo 2 deve ser realizada com brevidade. Não é causada por falta de higiene.
5. Quanto açúcar uma criança pode consumir por dia?
De acordo com a Sociedade Brasileira de Pediatria, crianças menores de 2 anos não devem consumir nenhum açúcar adicionado. Para crianças entre 2 e 18 anos, o limite recomendado é de não mais de 25 gramas de açúcar adicionado por dia no total de todos os alimentos e bebidas. Um único iogurte saborizado para crianças pode conter até 28 gramas de açúcar adicionado, superando o limite diário inteiro em um único lanche. Esse excesso diário é um dos fatores que mais contribuem para o diabetes em crianças.
6. O suco de fruta natural é saudável para crianças?
Não da forma que a maioria dos pais supõe. Embora o suco de fruta 100% natural não contenha açúcar adicionado, ele entrega frutose concentrada sem a fibra da fruta inteira que retarda a absorção. Um copo de suco de laranja contém o açúcar de quatro a cinco laranjas inteiras sem nenhum benefício de saciedade. Para crianças menores de 1 ano, a Sociedade Brasileira de Pediatria recomenda zero suco de frutas.
7. Qual exame de sangue detecta diabetes em crianças?
Os principais exames são: glicemia de jejum (normal: abaixo de 100 mg/dL; pré-diabetes: 100 a 125 mg/dL; diabetes: 126 mg/dL ou mais), hemoglobina glicada HbA1c (normal: abaixo de 5,7%; pré-diabetes: 5,7% a 6,4%; diabetes: 6,5% ou mais) e o teste oral de tolerância à glicose (TOTG). O pediatra determinará qual exame é mais adequado com base na situação clínica da criança. O diagnóstico laboratorial do diabetes em crianças é simples e rápido.
8. Como falar com meu filho sobre açúcar e alimentação saudável sem criar uma relação negativa com a comida?
A abordagem mais eficaz é focar no que os alimentos fazem pelo organismo do filho, em vez de rotular alimentos como “proibidos” ou “ruins”. Dizer “esse alimento não tem energia boa para o seu cérebro brincar” é muito mais eficaz do que “isso é ruim, você não pode comer”. Fazer compras juntos, cozinhar em família e apresentar novos alimentos sem pressão são estratégias validadas que constroem uma relação saudável e duradoura com a comida desde a infância.